📝 總結摘要與核心觀點
脊椎側彎(Scoliosis)是指脊椎在正面(冠狀面)出現10度以上側向彎曲,全球盛行率約為2–3%,青少年族群最為常見。其中約80%屬於「特發性側彎」,成因至今尚未完全釐清。側彎一旦形成,
Cobb角度不會自行恢復到正常範圍,但透過適當介入可有效阻止惡化。
輕度側彎(Cobb角 <25°)以觀察或物理治療為主,對於青少年側彎,10°–15° 是物理治療的黃金期。透過特定的矯正運動(如 Schroth Method),有機會將角度逆轉回接近 5° 內的正常範圍,達到「校正歸零」[9],超過15°則只能減少角度持續增加;中度(25–45°)建議穿戴支架;重度(>45–50°)則可能需要手術矯正。早期發現、定期追蹤與積極治療,是改善預後的關鍵,長期使用背包、坐姿不良、缺乏運動等因素,並非特發性脊椎側彎的直接成因。這些因素可能加重已有的脊椎不適,但不會直接「導致」結構性脊椎側彎。
一、什麼是脊椎側彎?從醫學定義認識這個疾病
脊椎側彎(Scoliosis,源自希臘文「crooked」)是指脊椎從正常的直線排列,出現側向彎曲與旋轉的三維結構變形。正式的醫學定義要求在站立位X光片上,使用「Cobb角測量法」測得的側彎角度達到 10度或以上,才被診斷為脊椎側彎 [1]。
脊椎側彎並非單純的「彎曲」,而是一個複雜的三維變形,同時涉及:
- 冠狀面側彎:從正面看,脊椎呈現「S」或「C」形彎曲
- 椎體旋轉:各節脊椎骨同時發生軸向旋轉,導致肋骨隆起
- 矢狀面變化:正常的生理弧度(頸椎前凸、胸椎後凸、腰椎前凸)可能同步改變
根據彎曲形態,脊椎側彎分為:
- C型側彎:只有一個主要彎曲弧,較常見於退化性或先天性側彎。
- S型側彎:有兩個方向相反的彎曲弧(主弧+代償弧),最常見於青少年特發性脊椎側彎(AIS)。
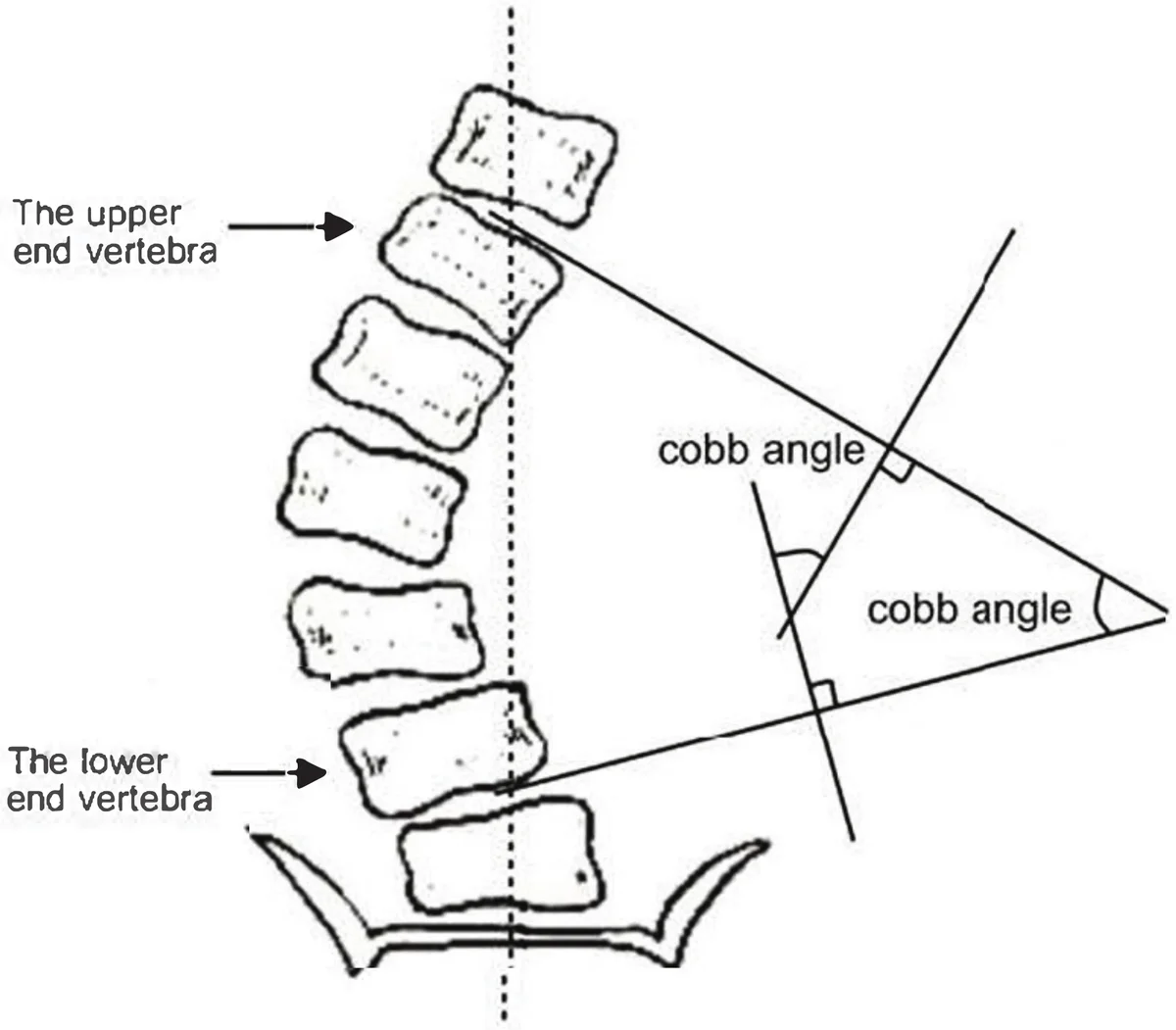
💡 Cobb角度怎麼測量?
Cobb角是脊椎側彎嚴重程度的標準測量方式:在全脊椎正位X光片上,找出側彎最頂端與最底端的椎體,分別沿其上下終板畫出水平線,兩線相交所形成的角度即為Cobb角。Cobb角越大,代表側彎越嚴重,也是決定治療策略的核心依據。
二、脊椎側彎的產生原因
最常見:特發性脊椎側彎(約80%)
「特發性」意指目前醫學尚無法找到單一明確原因。特發性脊椎側彎佔所有脊椎側彎的約80%[8],依發病年齡細分為:
- 嬰幼兒型(0–3歲):少見,部分可自然恢復
- 少年型(4–9歲):有持續進展風險
- 青少年型(AIS)(10歲至骨骼成熟):最常見,好發於女性,女:男 ≈ 7:1
- 成人特發性側彎:骨骼成熟後仍持續進展或新發
目前研究認為,特發性脊椎側彎是多因子遺傳疾病,影響因素包括:
- 遺傳因素:有家族史者風險提高3–10倍,多個基因位點(如CHD7、FBN1/FBN2)已被確認與發病相關
- 生長不對稱:青春期快速生長階段,脊椎前柱與後柱生長速度不一致
- 神經肌肉不平衡:脊椎旁肌群張力不對稱,影響脊椎排列
- 結締組織異常:部分患者纖維連結蛋白或彈性纖維結構異常
⚠️ 重要澄清:長期使用背包、坐姿不良、缺乏運動等因素,並非特發性脊椎側彎的直接成因。這些因素可能加重已有的脊椎不適,但不會直接「導致」結構性脊椎側彎。家長無需因此過度自責,但仍應鼓勵良好姿勢與核心肌力訓練。
三、側彎角度會不會自己變回來?關鍵真相
這是家長與患者最常問、也最關心的問題。答案需要依據年齡、嚴重程度以及是否接受專業介入分別說明。
骨骼成熟前(生長期兒童與青少年)
在骨骼尚未成熟的生長期,Cobb角的變化存在以下幾種可能性:
- 物理治療介入(15° 內有機會回正):對於青少年側彎,10°–15° 是物理治療的黃金期。透過特定的矯正運動(如 Schroth Method),有機會將角度逆轉回接近 5° 內的正常範圍,達到「校正歸零」[9]。
- 結構優化(20°–40°):此時目標為「阻斷惡化」。雖然骨骼可能已有輕微楔形變形難以完全回正,但物理治療能強化弱側肌肉,改善體態不對稱,並避免進入手術門檻。
- 進展風險(最常見):青少年型特發性側彎在青春期快速生長時,每年可能惡化 5–10 度。尤其 Cobb角 >25°、骨骼尚未成熟(Risser分級 0–2)者,風險最高[5]。
重要結論:青少年特發性側彎的 Cobb 角不會自行「變回」正常。治療的核心不在於等待奇蹟,而是在於透過物理治療給予脊椎「向上的支撐力」與「抗惡化」的力量。若角度穩定或縮減,即是成功的介入。
骨骼成熟後(成人)
骨骼成熟後,側彎通常會趨於穩定,但並非完全停止進展:
- Cobb角 <30° 的成人側彎:大多數保持穩定,每年進展 <1°
- Cobb角 30–50° 的胸椎側彎:成年後仍可能每年進展約0.5–1°
- Cobb角 >50° 的側彎:即使骨骼成熟後也可能持續緩慢進展,且隨著年齡增長合併退化性變化
💡 臨床重點提醒
「角度沒有變大就好了」——這是許多家長的心態,但事實上,在青春期快速生長的2–3年窗口期內,每3–6個月的定期X光追蹤至關重要。一旦錯過這個黃金介入期(如應穿支架卻未穿),角度可能在半年內惡化超過10度,屆時治療難度將大幅提升。
四、脊椎側彎如何治療?完整選項與時機
治療策略依Cobb角嚴重程度決定
脊椎側彎的治療方式主要依據Cobb角度、患者年齡與骨骼成熟度(Risser分級)來決定,並非所有側彎都需要手術。
🔍 第一線:觀察與定期追蹤(Cobb角 <25°)
輕度側彎在骨骼成熟前,主要以每3–6個月拍攝全脊椎X光追蹤為主。同時配合以下非手術措施:
🦺 支架治療(Cobb角 25–45°,骨骼未成熟)
支架治療是目前唯一被高品質臨床研究(2013年BRAIST試驗)證實能有效阻止青少年特發性側彎進展的非手術療法。研究顯示,每日佩戴支架12–16小時以上的患者,治療成功率可達72%(對比觀察組的48%)[3]。
常見支架類型:
- TLSO支架(如Boston brace):最廣泛使用,適用胸腰椎彎弧[6]
- Milwaukee支架:適用高胸椎彎弧,但舒適度較差
- Charleston彎曲支架:僅夜間佩戴,適合腰椎為主的彎弧
- SpineCor軟式支架:彈性較佳,適合活動量大的青少年
重要:支架的目標是「阻止惡化」,而非「矯正已有的角度」。佩戴期間Cobb角可能暫時改善,但脫離支架後通常會部分回彈至原有角度[7]。
🏥 手術治療(Cobb角 >45–50°,或持續進展)
當側彎超過45–50度,或在生長期快速進展且支架治療效果不佳時,手術介入是防止進一步惡化、改善外觀與功能的最有效方法。
主要手術方式:
- 後路脊椎融合手術(PSF):最常見術式,透過椎弓根螺釘與鈦棒系統矯正側彎後,植入骨移植物使脊椎融合固定,可矯正60–80%的側彎角度
- 前路脊椎融合手術(ASF):由胸腹側進入,適用特定腰椎為主的側彎
- 生長友好型手術(Growing Rod):適用仍在生長的年幼患者(<8歲),保留生長空間,定期延長
- 椎體骨盆固定術:適用神經肌肉性側彎延伸至骨盆者
現代脊椎側彎手術的矯正效果顯著,大多數患者術後可恢復正常或接近正常的外觀與脊椎功能,但融合節段會喪失部分活動度,需進行長期的術後復健。
五、脊椎側彎治療選項比較表格
| 治療方式 | 適用Cobb角 | 主要目標 | 矯正效果 | 注意事項 |
|---|---|---|---|---|
| 定期追蹤觀察 | <25°(生長期) <40°(成人穩定) |
早期發現進展 | 無直接矯正效果 | 每3–6個月X光追蹤 |
| 物理治療 (Schroth/SEAS) |
所有程度均可輔助 | 強化核心、改善姿勢、延緩進展 | 輕度改善姿勢、角度穩定 | 需配合專業治療師指導 |
| 脊椎支架 (TLSO等) |
25–45°(骨骼未成熟) | 阻止惡化 | 阻止進展,不能「矯回」 | 每日需佩戴12–16小時以上 |
| 後路脊椎融合手術(PSF) | >45–50° 或持續進展 | 矯正側彎、固定脊椎 | 矯正率達60–80% | 融合節段活動度永久下降 |
| 生長友好型手術 (Growing Rod) |
>40°(幼兒,<8歲) | 控制進展、保留生長空間 | 控制為主,不完全矯正 | 需每6–12個月延長手術 |
| 微創脊椎手術 (VATS/MIS) |
適用特定彎弧類型 | 矯正腰椎主弧 | 傷口小、恢復快 | 適應症較嚴格,需個案評估 |
📢 六、常見四大誤區解析
-
1
誤區一:「姿勢不良是脊椎側彎的主要原因」
事實澄清:特發性脊椎側彎的真正成因目前尚不明確,但長期研究已排除「坐姿不良」或「背包過重」作為主要成因。不良姿勢可能加重肌肉疲勞與不適,但不會直接「造成」結構性側彎。遺傳因素與生長期的脊椎不對稱發育,才是目前最有力的解釋。 -
2
誤區二:「等孩子長大停止生長,側彎就會穩定了」
事實澄清:雖然骨骼成熟後進展速度確實減慢,但Cobb角超過30–50度的側彎在成年後仍可能持續緩慢惡化。更重要的是,錯過青春期的黃金治療期,往往意味著需要更激進的介入,而非問題自然消失。 -
3
誤區三:「脊椎側彎一定要開刀才有用」
事實澄清:超過85%的青少年特發性側彎患者不需要手術。輕中度側彎透過規律的物理治療、Schroth運動,以及適時佩戴支架,大多數可以有效阻止進展,維持良好生活品質。手術只在角度超過45–50度,或出現心肺功能影響等特定情況下才需要考慮。 -
4
誤區四:「整脊推拿可以矯正脊椎側彎」
事實澄清:整脊(chiropractic)或推拿可以改善肌肉緊繃與不適感,但目前沒有高品質臨床證據顯示其能有效減少或阻止結構性脊椎側彎的Cobb角進展。將整脊視為側彎的主要治療方式,可能延誤真正有效的醫療介入時機。
結語與呼籲行動
脊椎側彎並不可怕,可怕的是「等待」與「忽視」。無論是青春期的孩子還是中老年的退化性側彎,早期發現、定期追蹤,加上在正確時機採取適當的治療介入,都能有效改善長期預後與生活品質。
請記住:脊椎側彎的Cobb角度不會自行「變回」正常,但透過積極管理,完全可以阻止惡化。不要等到角度超過50度才懊悔錯過了支架治療的黃金期;不要相信「長大就好了」的誤解,讓孩子失去最佳介入時機。
對於成年患者而言,規律的核心肌群訓練、游泳等有氧運動、骨質疏鬆預防,以及每年一次的脊椎評估,是維持脊椎健康的最實際策略。
若您或家中孩子有脊椎側彎的疑慮,或已確診需要評估治療方向,歡迎預約宸新復健科門診,接受全面的X光脊椎評估與個人化物理運動治療計劃。
預約宸新脊椎評估門診