當膝蓋腫得像「麵龜」無法彎曲,或是腳踝扭傷後腫脹處像一顆水球,甚至肌肉拉傷後出現巨大的瘀青硬塊,這些都是「積液」或「血腫」在作怪。這時候,組織內部就像一個壓力鍋,不僅造成劇烈脹痛,更會阻礙血液循環與修復。
傳統觀念常認為「積水不能抽,會越抽越多」,這其實是錯誤的迷思。在現代醫學中,透過高解析超音波導引抽吸,我們能將這些有害的發炎物質或陳舊瘀血「精準移除」。這不僅能立即緩解疼痛,更是加速組織修復、預防沾黏與鈣化的關鍵步驟。
👁️ 為什麼「超音波導引」抽吸是黃金標準?
過去醫師靠手感「盲抽」,容易因為針頭沒對準積水處而抽不到,或是誤傷神經血管。宸新復健科全面採用超音波導引,將治療過程「視覺化」,帶來三大優勢:
-
1
精準定位,抽得乾淨: 超音波能清楚顯示積水或血腫的深度與範圍。醫師能看著螢幕,將針尖引導至積液最深處,將髒水抽吸乾淨,避免殘留。
-
2
安全性高,避開地雷: 關節周圍常佈滿血管與神經。透過影像導引,我們能規劃安全路徑,避開重要組織,大幅降低出血或神經損傷風險。
-
3
診斷病因 (看顏色): 抽出來的液體是診斷的重要依據。透過觀察液體的顏色、黏稠度,醫師能判斷是單純退化、痛風結晶、細菌感染還是韌帶斷裂造成的出血。
🩺 三大常見適應症:什麼時候需要抽?
並非所有的腫脹都需要抽吸,但在以下三種情況,超音波導引抽吸是極為重要的治療手段:
1. 急性膝關節積水 (退化性關節炎/痛風)
當退化性關節炎急性發作時,滑膜會過度分泌發炎性的關節液(俗稱積水)。
- 為什麼要抽? 這些積水充滿了發炎物質,會像酸液一樣侵蝕軟骨。且大量積水會撐開關節囊,造成劇痛並導致大腿肌肉萎縮(關節源性肌肉抑制)。
- 治療效益: 抽出發炎積液後,關節內壓力瞬間釋放,疼痛通常能改善 50% 以上,並為後續注射(如玻尿酸或 PRP)騰出空間,避免被積水稀釋。
2. 嚴重腳踝扭傷 (積血)
嚴重的腳踝翻船往往伴隨著韌帶撕裂,導致微血管破裂,血液流進關節腔內形成「關節積血」。
- 為什麼要抽? 血液在關節腔內是非常強的發炎刺激物,且容易造成關節沾黏,導致日後腳踝僵硬、活動度受限。
- 治療效益: 在受傷後黃金期內(通常是24-72小時內液化期),透過超音波導引將關節內的瘀血抽出,能大幅縮短消腫時間,讓患者更快開始復健運動,過太久血液凝固就抽不出來了。
3. 肌肉撕裂傷 (巨大的血腫)
運動員或意外撞擊常造成肌肉斷裂(如小腿腓腸肌、大腿股四頭肌),形成巨大的血塊包在肌肉筋膜內。
- 為什麼要抽? 這是最關鍵的適應症!如果肌肉內的大血塊沒有排出,身體吸收速度極慢,最後容易發生「骨化性肌炎」,也就是血塊變成了骨頭(鈣化),導致肌肉永久性纖維化與僵硬。
- 治療效益: 透過粗針頭將濃稠的血腫抽出,能直接預防肌肉鈣化,是保存肌肉功能的重要處置。
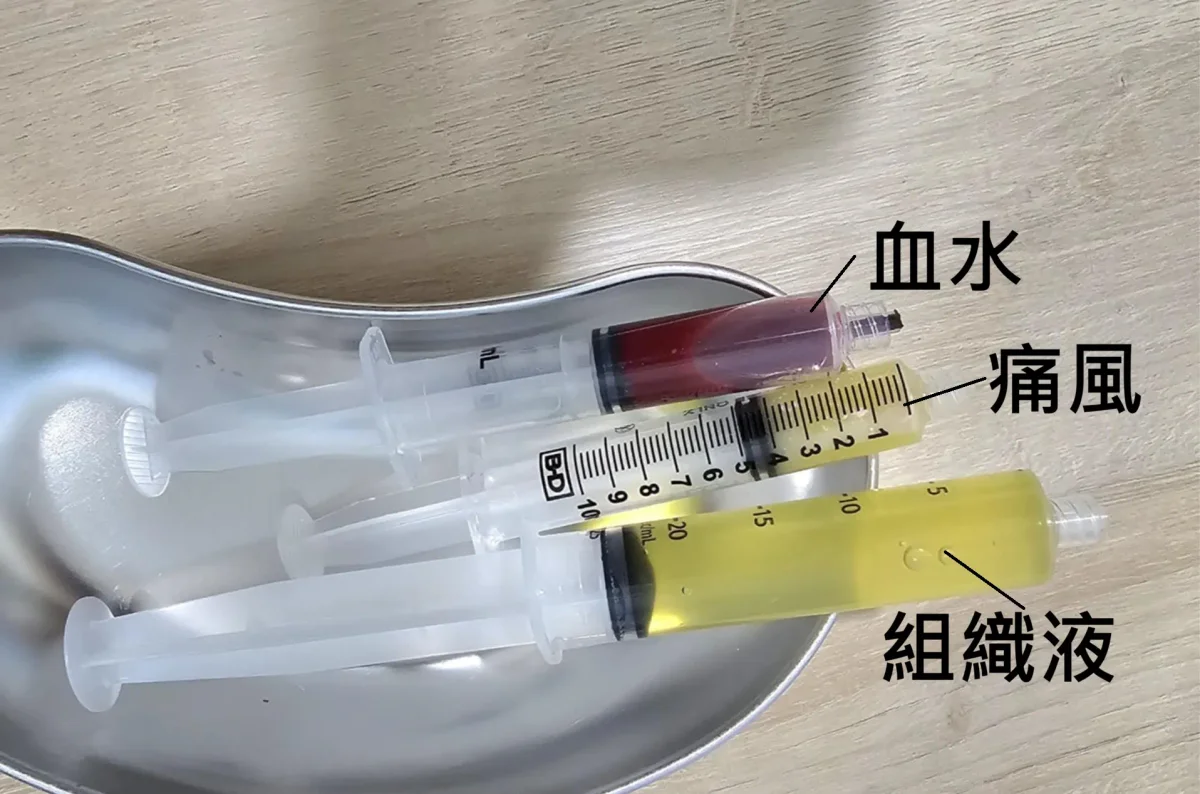
🔍 抽出來的液體告訴我們什麼?(液體顏色分析)
在宸新復健科,我們不僅是執行「抽」的動作,更重視「看」的診斷。醫師會向您解說抽出來的液體代表什麼意義:
| 液體顏色 | 常見原因 | 臨床意義 |
|---|---|---|
| 淡黃色/透明 (清澈) | 退化性關節炎、過度使用 | 典型的滑膜發炎。抽出後通常注射類固醇或玻尿酸即可改善。 |
| 鮮紅色/暗紅色 (血水) | 韌帶斷裂、骨折、肌肉撕裂 | 代表組織創傷。若在腳扭傷抽到血,暗示韌帶傷勢較重,需更積極保護。 |
| 混濁黃色/乳白色 | 痛風、假性痛風 | 液體內含有尿酸結晶。通常痛感極其劇烈。 |
| 乳白色/黃綠色 | 化膿性關節炎 (細菌感染) | 緊急狀況! 需立即轉診進行細菌培養與抗生素治療,不可隨意注射藥物。 |
🛠️ 治療流程與術後照護
1 治療過程
- 超音波評估: 確認積液位置、總量與性質。
- 無菌操作: 嚴格消毒皮膚,確保無感染風險。
- 動態導引抽吸: 在超音波螢幕監控下,針頭精準進入積液腔,您會親眼看到積水/血腫逐漸消失。
- 必要時注射: 抽吸完畢後,視情況原針頭直接注射消炎藥物或增生療法,不需挨第二針。
2 術後照護
- 加壓止血: 抽吸處需按壓 5-10 分鐘。
- 適度冰敷: 術後 24 小時內可冰敷減輕針孔不適。
- 避免碰水: 針孔處建議當天保持乾燥,貼上防水貼布。
- 休息與觀察: 避免劇烈運動。若抽吸處再次快速腫脹,可能是內部仍有出血,請回診評估。
💡 醫師的小叮嚀:抽水只是第一步
「抽積水」是為了緩解症狀與避免併發症,但並非治療疾病的根本。如果退化性關節炎沒有保養、韌帶受傷沒有修復,積水確實可能再產生。因此,抽吸後配合PRP 增生療法修復組織,才是根治之道。
👨⚕️ 別讓積水/血腫阻礙您的復原之路!
面對腫脹,您不需要忍耐。宸新復健科運用先進的超音波導引技術,為您精準「減壓」,看見積水消失的瞬間,疼痛也隨之離去。


